М.Ю.Каримов, Р.Р.Якубджанов, E.Б.Гулямов
Ташкентская медицинская академия, Узбекистан.
В статье анализируется мультидисциплинарный подход при хроническом синовите коленного сустава (СХС) у 588 больных. Разработанный алгоритм дифференцированного подхода позволяет этиопатогенетической подход к артроскопии и синовкапсулэктомии коленного сустава.
Ключевые слова: Коленный сустав, хронический синовит, артроскопия, синокапсулэктомия.
Diz oynağının xroniki synoviti sindromuna çoxistiqamətli yanaşma
M.Y.Kərimov, R.R. Yaqubcanov, E.B. Qulamov
Daşkənt Tibb Akademiyası, Özbəkistan
Məqalədə xroniki sinovit sindromu (XCC) olan 588 xəstə multidisiplinar yanaşma əsasında təhlil edilir. Yaradılmış fərqli yanaşma alqoritmi diz ortağında artroskopiyaya və sinovocapsevelopomiyaya etiyopatogenetik əsaslarla yanaşmağa imkan verir.
Açar sözlər: Diz oynağı, xroniki sinovit, artroskopiya, sinovokapsulaktomiya.
Multidisciplinary approach with the syndrome of chronic synovitis knee
M.Yu. Karimov, R.R. Yakubjanov, Y.B. Gulyamov
Tashkent Medical Academy, Uzbekistan
The article analyzes a multidisciplinary approach in chronic synovitis of the knee joint (CS) in 588 patients. The developed algorithm of the differentiated approach allows to approach the etiopathogenetic arthroscopy and synovcapsulectomy of the knee joint.
Key words: knee joint, chronic synovitis, arthroscopy, synovocapsulectomy.
Синдром хронического синовита (СХС) коленного сустава – достаточно частая, но, тем не менее, недостаточно изученная патология, как в этиологическом, так и в патогенетическом аспекте [1, 8]. Однако, СХС проявляется значительной вариабельностью вызывающих его причин, а также сложностью дифференциальной диагностики [2-4]. С развитием артроскопии появились возможности изучения полости коленного сустава при СХС. Описания артроскопической картины артритов представлены в литературе немногочисленно. Монография, выпущенная В. В. Лялиной и А. Б. Шехтером “Артроскопия и морфология синовитов” (2007) является единственным руководством для изучения СХС. Однако, биохимия синовиальной жидкости, вопросы дифференциальной диагностики, показания к хирургическому лечению отсутствуют. Экссудативный компонент воспаления не столь ощутим для больного, как болевой синдром, но имеет исключительное значение как объективный показатель активности синовита. Именно эта группа больных в основном подвержена лечению необоснованным, многократным локальным введением гормональных и других средств [5]. Финалом необоснованных частых внутрисуставных инъекций глюкокортикостероидов является артропатия, гнойно-септические осложнения и т. д. Только пункция, введение стероидных препаратов, свело на нет прогресс по улучшению диагностики и результатов лечение СХС коленного сустава.
Наши клинические наблюдения подтверждают, что практические врачи испытывают значительные трудности в диагностике СХС. Наблюдение показывает что, большинство клинических случаев лечения СХС сводится к многократным внутрисуставным инъекциям глюкокортикостероидов без объективных методов исследования. При этом наиболее часто не анализируется общесоматический статус пациента (сахарный диабет, гипертоническая болезнь и др.), дифференциальная диагностика синовиальной среды суставов не проводится [6, 7]. Только на основании такого анализа представляется возможным патогенетический обоснованный выбор методов хирургического лечения.
Цель исследования – объективная верификация синдрома хронического синовита коленного сустава и улучшение результатов хирургического лечения, путем разработанного мультидисциплинарного подхода.
Материалы и методы
По данным нашей клиники, за период с 2003 по 2017 г. обследовано 588 больных с СХС коленного сустава разной этиологии (табл. 1). Женщин было 123 (20,5%), мужчин – 465 (79,5%), средний возраст составлял – 41,5 года.
Обследование больных проведено на основании клинико-диагностического алгоритма, суть которого сводится к следующему:
- тщательному сбору анамнеза;
- определению боли в коленном суставе по визуально аналоговой шкале боли (ВАШ);
- клиническому исследованию;
- определению сахара крови; • мануальному тестированию мышц по Ловету;
- гониометрии; • определению окружности сустава;
- определению кожной температуры коленного сустава;
- лучевой диагностике (RÖ, МРТ);
- пункции сустава;
- определению биохимии синовиальной жидкости и крови:
- малонового диальдегида;
- активности ферментов супероксиддисмутазы;
- каталазы;
- перекисного окисления липидов;
- иммуноферментных анализов синовиальной жидкости и крови на torch-инфекцию;
- определению ревмафакторов крови и синовиальной жидкости;
- полимерно-цепной реакции (ПЦР) синовиальной жидкости и крови для определения туберкулеза и бруцеллеза;
- морфологии синовиальной оболочки.
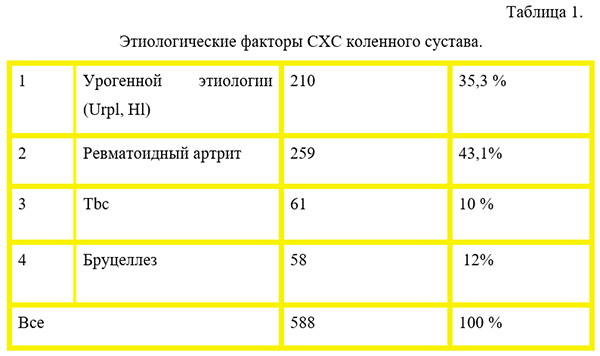
Примечание. *Urpl – уреаплазма, Hl – хламидия.
При упорном синовите из-за неэффективной консервативной терапии СХС 230 (39,11%) больным произведена синовкапсулэктомия коленного сустава.
Таблица 2.
Виды хирургических вмешательств при СХС коленного сустава разной этиологии.
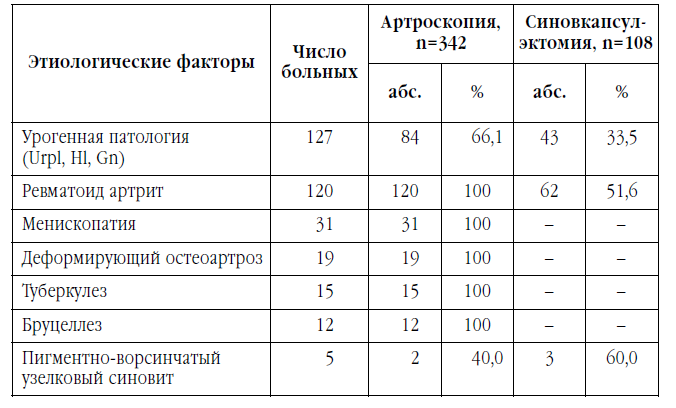
Отдаленные результаты у больных, лечившихся в нашей клинике, изучены от 6 мес. до 7 лет у 526 (90,5%) человек. У пациентов с СХС преобладала урогенная этиология (Urpl – уреаплазма, Hl – хламидия) и ревматоидный артрит.
Давность СХС у больных составляла с:
– урогенной патологией – от 8 до 11 месяцев;
– ревматоидным артритом – от 6 до 10 месяцев;
– туберкулезом и бруцеллезом – от 6 месяцев до 13 месяцев;
– ДОА и менископатией – от 6 месяцев до 2 лет;
– пигментно_ворсинчатым узелковым синовитом
(ПВУС) коленного сустава – от 6 до 15 месяцев.
Эти данные вновь подтверждают, что мультидисциплинарный подход
к диагностике и тактике лечения больных СХС коленного сустава не разработана.
Основными клиническими признаками активности хронического воспаления синовиальной оболочки являлись артралгия и припухлость пораженного сустава.
При уточнении анамнеза больных обратили внимание на следующие моменты течения заболевания. Все больные до обращения к нам лечились у разных специалистов: терапевтов, ревматологов, хирургов, даже у табибов (знахари). Основной вид помощи – эвакуация синовиальной жидкости и многократное (от 5 до 30 раз с интервалом 3-4 дня) введение кортикостероидов (гидрокортизон, кеналог, дипроспан). Одному больному внутрисуставно было введено 40 (сорок!) раз кеналога с интервалом в 3 дня. У 5 больных развился гнойный гонит. Из-за распространения гнойного процесса в голень и проксимальный отдел бедра одной больной произведено ампутацию бедра на уровне верхней трети (позже выяснилось, что она страдала сахарным диабетом). Однако, развившийся септический процесс стал причиной летального исхода.
Артроскопия
Лечебно-диагностическая артроскопия проводилась видеоартроскопом “Karl Storz” , 588 больным (589 коленных сустава).
Анестезия – местная или перидуральная.
- Больным СХС урогенной этиологии (84 чел. 66,1%) была выполнена лечебно_диагностическая артроскопия, но и к артроскопии, и к медикаментозному лечению оказались резистентными 43 (51,2%) больных. Им произведена операция – синовкапсулэктомия коленного сустава.
Больным СХС с ревматоидным артритом (120 чел.) была выполнена лечебно_диагностическая артроскопия коленного сустава. При неэффективности локальных внутрисуставных инъекций НПВП и выполненной артроскопии через 6 мес. 62 (51,7%) больным на фоне базисной и противовоспалительной терапии выполнена синовкапсулэктомия коленных суставов. У 31 больного СХС артроскопически установлена менископатия. После удаления мениска симптомы хронического синовита прекратились. Деформирующий остеоартроз коленных суставов в 32 случаях был причиной СХС. После лечебно-диагностической артроскопии, на фоне медикаментозной коррекции, скопление синовиальной жидкости не наблюдалось до 2,8 лет. Туберкулез и бруцеллез диагностирован в 15 и 12 случаях, соответственно. Диагностика производилась на основании общепринятых методов исследования (реакция Манту и Райт-Хеддельсона) и полимерно-цепной реакции (ПЦР). Этой группе больных выполнена диагностическая артроскопия. В последующем больные направлены в профильные учреждения.
Результаты и их обсуждение артроскопии позволила дифференцировать характер поражения суставов у больных со сходной клинической картиной заболевания [9, 10], возможность изучить рельеф синовиальной оболочки на всем ее протяжении. В зависимости от давности синовита и особенностей его развития в данном суставе изменения синовиальной оболочки варьировали в очень широких пределах. Развитие воспалительного процесса в большинстве наблюдений сопровождалось ее утолщением, появлением гиперемии, пролиферации ворсин, образованием на ее поверхности фибриновых сгустков. Следует отметить, что одним из наиболее значимых параметров развития СХС может быть степень увеличения объема поражения синовиальной оболочки (СО), показателем который является выраженность ворсинчатой пролиферации [11]. Недостаточная эффективность внутрисуставных инъекций НПВП во многих случаях определялась относительной стойкостью к действию глюкокортикостероидов в результате значительного количества провоспалительных цитокинов в очаге воспаления [12]. В последующем нежная синовиальная оболочка трансформируется в довольно мощный тканевой массив (рис. 1).
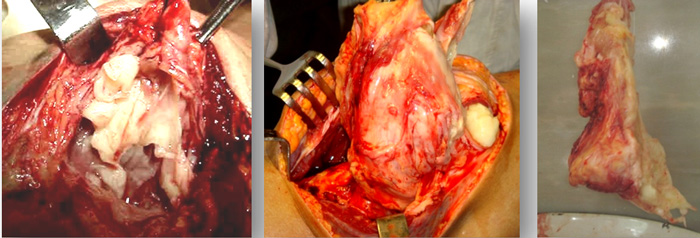
Рис. 1. Выраженная ворсинчатая пролиферация, синовиальная оболочка превратилась в мощный тканевой массив. В суставе формируются пролиферативные изменения и сгустки фибрина. Произведено расширенная синовкапсулэктомия коленного сустава.
Вероятно, формировавшиеся в суставе пролиферативные изменения и сгустки фибрина препятствовали полноценной эвакуации синовиальной жидкости. Для оценки артроскопических изменений синовиальной оболочки предложено множество классификаций, оценочные шкалы [1, 3, 18].
Артроскопическую картину изучали по классификации В.В.Лялиной и А.Б.Шехтер, 2007 г., которая наиболее детально излагает и учитывает особенности синовиальной среды суставов.
Клинико-артроскопический и морфологический анализ включал три вида СХС коленного сустава:
- хронический синовит урогенной этиологии (Urpl, Hl);
- хронический синовит при ревматоидным артрите;
- хронический пигментно_ворсинчатый узелковый синовит.
Артроскопия коленного сустава выполнялась стандартными доступами.
Рентген и Артроскопическая картина СХС коленного сустава, при урогенной этиологии (рис. 2-3).
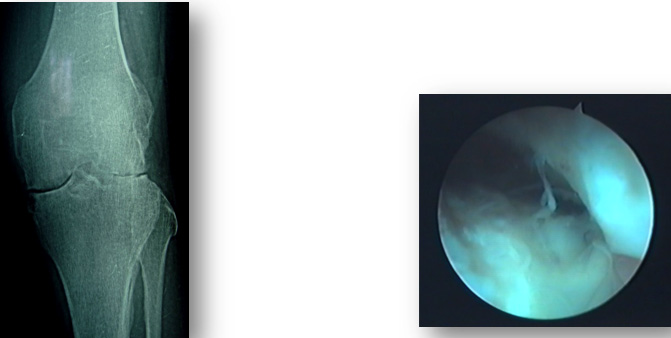
А Б
Рис. 2 А. Рентген картина левого коленного сустава переднезадней проекции, в положении стоя. Синдром хронического синовита коленного сустава урогенной этиологии. Суставная щель резко сужено. Она отсутствует между латеральной мыщелкой бедра и большеберцовой кости. Субхондральный кость истончен. Диффузный остеопороз. Остеоартрит IV степени(по Kellgren-Larsen 1957, 1987).
Рис. 2 Б. Синовиальная оболочка была грязно-серого цвета, гиперплазирована, с участками умеренной гиперемии. В верхнем завороте обильные отложения фибриновых масс.
Ворсины наблюдались в виде крупных и плоских лепестков. Сосуды бледно просматривались на поверхности ворсин. Хрящ тусклого цвета, с участками дефектов, хондромаляция надколенника в виде водорослей. Из-за многократных (25 раз) внутрисуставных инъекций гормональных препаратов у двоих больных наблюдали депигментацию в виде “витилиго” и атрофию синовиальной оболочки (1,5х1,5 см). Вероятно, это соответствует картине стероидной артропатии (рис. 3).
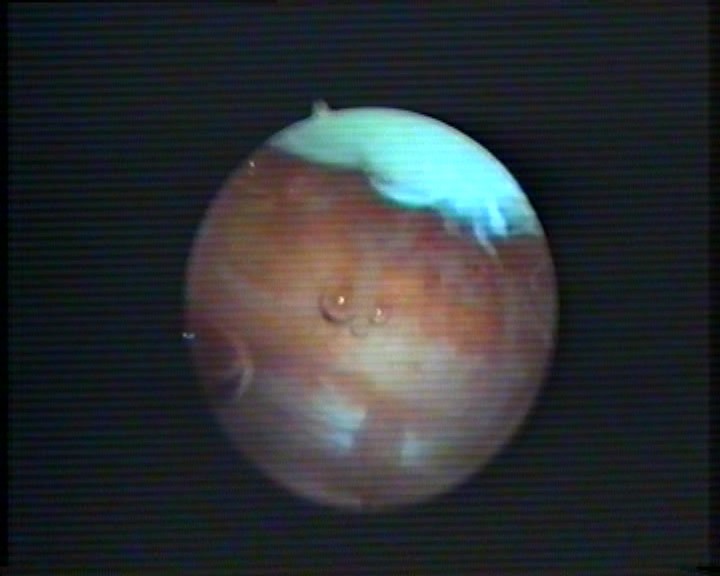
Рис. 3. Из-за многократных (25 раз) внутрисуставных инъекций гормональных препаратов у двоих больных наблюдали депигментацию в виде “витилиго” и атрофию синовиальной оболочки (1,5х1,5 см). Вероятно, это соответствует картине стероидной артропатии.
- При ревматоидном артрите (рис. 4-6)
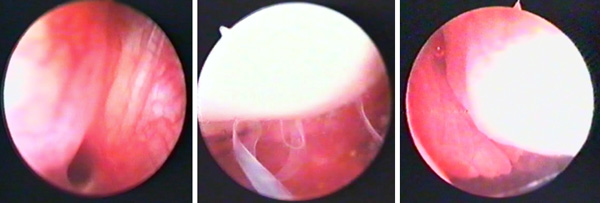
Рис. 4. Артроскопия коленного сустава. I-II стадия ревматоидного артрита.
- При I стадии (рис. 4) – наблюдались гиперемия синовиальной оболочки и усиление сосудистого рисунка, ее отек и повышенная кровоточивость, незначительная гипертрофия телец Гоффа, наличие синовиита, цвет хрящевого покрова не изменен, в некоторых случаях в области мыщелков бедра наблюдались начальные признаки хондромаляции. При водной артроскопии хорошо выявлялись хондромаляционные изменения в виде “водорослей”.
- При II стадии (рис. 4) – наблюдались резкая гиперемия и утолщение синовиальной оболочки, значительная гипертрофия телец Гоффа. Ворсины утолщены и объемно гипертрофированы характерной булавовидной формы. Передняя крестообразная связка несколько ослаблена. По краям хрящевого покрова наползает паннус. В большинстве случаев в медиальном мыщелке бедра обнаруживались трещины и эрозии небольших размеров. Мениски разволокнены.
- При III стадии (рис. 5) – синовиальная оболочка светло-багрового цвета, в полости сустава множество гипергранулированных патологических тканей. В боковых каналах наблюдается облитерация. Хрящевые покровы покрыты паннусом, множество глубоких трещин хряща, а в некоторых его местах – распластанность, видна субхондриальная кость. В боковых каналах множество мелкозернистых образований в виде творожистой массы, соответствующих неутилизированным кортикостероидам. Почти у всех выявлена III–IV степень хондропатии по Outerbrige. Суставной хрящ бедренно-большеберцовых костей разволокнен с образованием глубоких трещин и дефектов в виде “мозаики”.
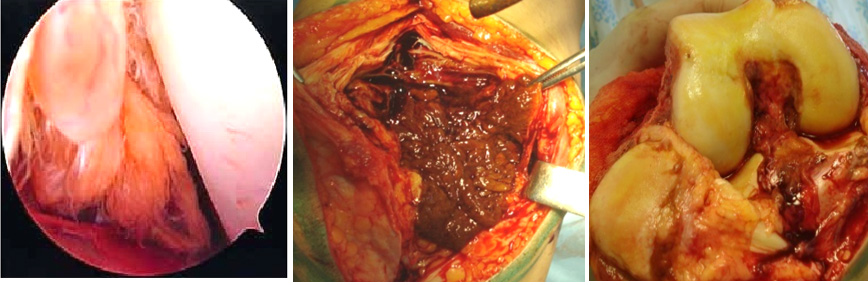
А Б В
Рис. 5. А. Артроскопическая картина коленного сустава, при пигментно-ворсинчатом узелковом синовите (ПВУС). Б. После артротомии сустава.
В. Состояние хрящевого покрова. Хрящевой покров бедра и надколенника пропитан гемосидерином.
Данные морфологических изменений собственных наблюдений соответствовали данным В. В. Лялиной и А. Б. Шехтера (2007).
Артроскопический лаваж и биопсия коленного сустава проведены больным СХС урогенной этиологии и СХС при ревматоидном артрите. Группе больных с ПВУС ограничились только диагностической артроскопией и биопсией. ПВУС наблюдали в 5 случаях. Двум больным в предоперационным периоде выполнена диагностическая артроскопия. Все больные оперированы – синовкапсулэктомия коленного сустава. В послеоперационном периоде пациенты направлены на лучевую терапию.
Для промывания коленных суставов применяли 3,5-4 литр жидкости с добавлением 200 мл 2% диоксидина, которое давало наиболее благоприятный эффект. Лаваж коленных суставов при артроскопии позволил удалить из них основную массу хрящевого детрита и фибриновых скоплений, тем самым снизить активность синовита и выраженность болевого синдрома. Предполагается, что такой метод лечения уменьшит выработку ферментов, участвующих в развитии деструкции суставного хряща и синовиальной оболочки, тем самым замедлит прогрессирование заболевания.
Выводы
- На основании разработанного дифференциально-диагностического алгоритма может быть установлен этиологический фактор СХС коленного сустава.
- Артроскопические и морфологические сопоставления определяют особенности анатомо-функциональных структур СХС коленного сустава и удовлетворяют клиническим требованиям практических врачей.
- Этиологическими факторами наиболее часто наблюдающихся СХС коленного сустава являются урогенные и ревматоидные артриты.
- При неэффективности артроскопического лечения в течение 6 мес. показано хирургическое лечение для предотвращения деструкции хряща коленного сустава.
Литература
- Абасов Э.Ш. Хронические моноартриты коленного сустава: (Аспекты патогенеза и дифференциальной диагностики): автореф. дис. на соискание учен. степени д-ра мед. наук.: спец. 14.00.22 “Травматология–ортопедия” / Э.Ш.Абасов. М.,1985. – 34 с.
- Белоенко Е.Д. Дифференциальная диагностика и лечение хронических синовитов коленного сустава: автореф. дис. На соискание учен. степени канд. мед. наук.: спец. 14.00.22 “Травматология–ортопедия” / Е.Д.Белоенко. – М., 1983. – 28 с.
- Лучихина Л.В. Сравнительная эффективность артроскопической диагностики ревматоидного артрита / Л. В. Лучихина // Тер. арх. – 1983. – № 7. – С. 60–63.
- Лялина В. В., Шехтер А.Б. Артроскопия и морфология синовитов /. – М.: Наука, 2007. – 108 с.
- Миронова З.С., Фалех Ф.Ю. Артроскопия и артрография коленного сустава / М.: Медицина, 1982. – 111 с.
- Олюнин Ю.А. Хронический синовит в ревматологии. Оценка активности и тактика лечения / Ю.А. Олюнин. – www.rmj.ru.
- Сияченко О.В. Современные аспекты анализа синовиальной жидкости / О.В.Сияченко // Укр. ревматол. журн. – 2008. – № 2. – С. 32.
- Cтерлинг Дж. Вест. Ceкреты ревматологии / Дж. Вест Cтерлинг. – СПб. : Медицина, 1999. – С. 151–163.
