Мохаммади М. Т.1, Пашкевич Л.А.1, Воронович А.И 1, Заровская А.В.1, Мурзич А.Э.1, Осипов Ю.В.2
1 – ГУ «РНПЦ травматологии и ортопедии», Минск, Республика Беларус
2 – ГУ «РНПЦ медицинской экспертизы и реабилитации», пос. Городице, Республика Беларус
Резюме
С учетом результатов гистологических исследований разработана методика хирургического восстановления дефектов вертлужной впадины на основе схемы оценки по Paprosky в зависимости от степени костной деструкции. Методика основана на определении типа дефекта вертлужной впадины и предлагает конкретные патогенетически обоснованные решения по выбору типа конструкции и костной пластики для выполнения ревизионного эндопротезирования.
Summary
Taking into account the results of histological studies, a method of surgical restoration of acetabulum defects based on the Paprosky evaluation scheme depending on the degree of bone destruction was developed. The technique is based on determining the type of acetabulum defect and offers specific pathogenetic informed decisions on the choice of the type of construction and bone grafting to perform revision arthroplasty.
Целью морфологических исследований явилось определить взаимосвязь между патоморфологиейперипротезной грануляционно-фиброзной ткани с разными патогистологическими и морфометрическими особенностями и клинико-радиологическим типом перипротезнойостеолитической деструкции костной ткани с миграцией чашки тазобедренного эндопротеза, чтобы в дальнейшем разработать оптимальную схему выполнения ревизионных операций.
Материал и методы исследованияМатериалом для патоморфологических исследований послужили перипротезные ткани, получененные при операциях реэндопротезирования тазобедренного сустава у пациентов с асептической нестабильностью первичного эндопротеза.
РезультатыДля решения поставленной цели все пациенты, основываясь на классификацию дефектов вертлужной впадины по Paprosky, были поделены на три группы: тип I, тип II и тип III.
При гистологическом исследовании ревизионного материала перипротезной костной ткани в области ацетабулярного компонента отмечается, что пространство между кортикальной компактной костью и металлоконструкцией в контактной зоне комплекса «кость-металл» заполнено грануляционно-фиброзной тканью с лимфогистиоцитарной инфильтрацией с вариабельным количеством гигантских многоядерных клеток вокруг инородных тел. В костной ткани вокруг ацетабулярного компонента эндопротеза возникает остеолитический процесс с остеокластическим рассасыванием компактной и губчатой кости (рисунок 1).
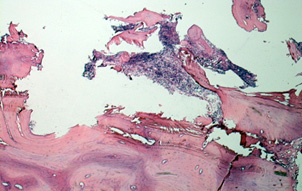
Окраска Г&Э. ув. × 100
Рисунок 1 – Разрастание грануляционно-фиброзной ткани в контактной зоне комплекса «кость-метал» с частичной остеокластической резорбцией и декомпактизацией кортикальной костной пластинки вертлужной впадины
В отдельных случаях наблюдается выраженная остеокластическая лакунарная резорбция кортикальной костной пластинки вертлужной впадины с полной декортикализацией и замещением грануляционно-фиброзной ткани. В данных участках вокруг ацетабулярного компонента эндопротеза формируется довольно широкая грануляционно-фиброзная ткань с формированием, так называемой, фиброзной капсулы. В области с меньшей нагрузкой остеолитический процесс с декомпактизацией (рисунок 2) кортикальной пластинки вертлужной впадины менее выражен и вокруг ацетабулярного компонента эндопротеза формируется более узкая фиброзная капсула.

Окраска Г&Э. ув. × 100
Рисунок 2 – Остеолитический процесс с полной резорбцией и декортикализацией костной пластинки вертлужной впадины и замещением грануляционно-фиброзной тканью
Формирующаяся грануляционно-фиброзная ткань в различных наблюдениях имеет разную степень созревания соединительной ткани и плотности лимфогистиоцитарной воспалительной инфильтрации. В ней наблюдается воспалительная инфильтрация в основном из лимфоцитов, большого количества макрофагов, ксантомных клеток и с вариабельным умеренным количеством гигантских многоядерных клеток типа инородных тел. В отдельных случаях можно наблюдать очажки формирования остеоидных структур (рисунок 3).
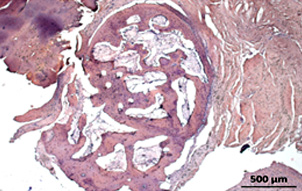
Окраска Г&Э. ув. × 50
Рисунок 3 – Очаги остеогенеза в перипротезной грануляционно-фиброзной ткани при нестабильности ацетабулярного компонента с беспорядочно ориентированнымиостеоидами
Поскольку, гистологическая структура новообразованной перипротезной грануляционно-фиброзной ткани неоднородная и в разных наблюдениях имеет различное строение, мы разделили их на три группы, учитывая степень созревания фибробластической ткани и характер лимфогистиоцитарной инфильтрации: грануляционнотканное строение с диффузной выраженной лимфогистиоцитарной и выраженной гигантоклеточной инфильтрацией;нежно-волокнистое строение с диффузной умеренной лимфогистиоцитарной и умеренной гигантоклеточной инфильтрацией;грубоволокнистое строение с гиалинозом стромы, с очаговой умеренной лимфогистиоцитарной и слабой гигантоклеточной инфильтрацией.
При сопоставлении клинико-радио-морфологических данных нами установлено, что толщина и зрелость характера перипротезной грануляционно-фиброзной ткани вокруг ацетабулярного компонента коррелируют с выраженностью и давностью расшатывания нестабильной металлоконструкции.
В перипротезной грануляционно-фиброзной ткани наличие продуктов износа компонентов имплантов, в том числе и полиэтилена, было обнаружено в разной степени выраженности и распространенности практически во всех изученных случаях. Размер обнаруживаемых частиц продуктов износа компонентов имплантов варьировал от менее 1 мкм до более 100 мкм. В зависимости от размера обнаруживаемой частицы износа в наблюдаемых гистологических образцах перипротезной ткани мы их разделили на три группы:
1.наночастицы износа – размером менее 1 мкм;2.субмикрочастицы износа – размером от 1 до 10 мкм;3. микрочастицы износа – размером от 11 до 100 мкм.
Данные частицы можно обнаружить интрацеллюлярно, а также экстрацеллюлярно в строме перипротезной ткани (рисунок 4). Степень выраженности, распространения и размер частиц износа зависит от типа дефекта вертлужной впадины.
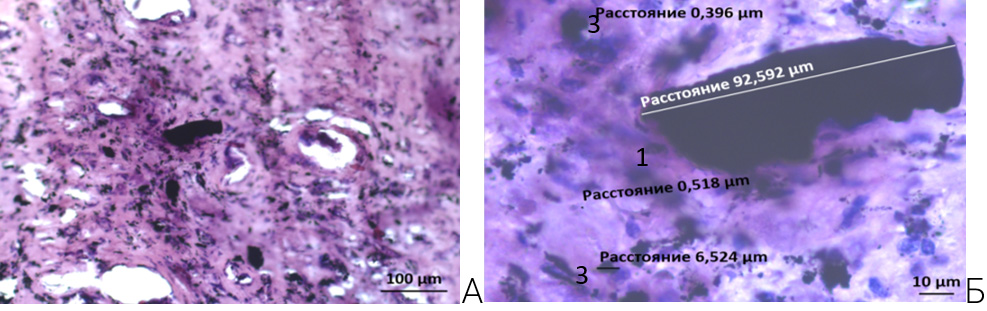
А – Окраска Г&Э. ув. × 200.
Б – Тот же снимок. 1. Микрочастиц (более 11 мкм). 2. Субмикрочастиц (от 1 до 10 мкм). 3. Наночастиц (менее 1 мкм). Окраска Г&Э. ув. × 1008
Рисунок 4 – Накопление частицы износа компонентов имплантовтазабедренного сустава
Изучение перипротезной грануляционно-фиброзной ткани на предмет толщины, строения и продуктов износа в зависимости от классификации дефектов вертлужной впадины по Paprosky
Тип I по Paprosky – это случаи с минимальным лизисом ацетабулярной кости, отсутствием миграции имплантанта и сохранением целостности входа ацетабулярного кольца. Перипротезная грануляционно-фиброзная ткань в случаях с типом I по Paprosky имеет сравнительно узкую ширину, грубоволокнистое строение с более толстыми, местами, гиалинизированными коллагеновыми волокнами. Макрофагально-гистиоцитарная инфильтрация имеет более очаговый характер. Воспалительная инфильтрация состоит из макрофагов и небольшого количества гигантских многоядерных клеток вокруг инородных тел. Строма более фиброзированная с широкими коллагеновыми волокнами, местами, гиалинизированными (рисунок 5 А). Накопление продуктов износа компонентов имплантата имеет очаговый характер с интрамакрофагальной локализацией. Продукт износа состоит из мельчащих наночастиц размером менее 1 мкм (рисунок 5 Б).
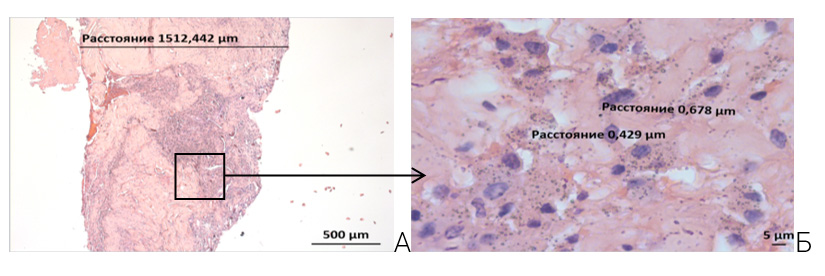
А – грубоволокнистая перипротезная грануляционно-фиброзная ткань шириной 1,51 мм с очаговой макрофагально-гистиоцитарной инфильтрацией. Окраска Г&Э. ув. × 50. Б – Тот же снимок. Наличие мельчайших наночастиц изнашивания в цитоплазме макрофагов в очагах скопления воспалительных инфильтраций. Окраска Г&Э. ув. × 1008
Рисунок 5 – Перипротезная грануляционно-фиброзная ткань при случаях с типом I по Paprosky. Пациентка О., 50 лет
Тип II по Paprosky – это случаи с деформацией полусферы, сохранением целостности передней и задней колонн, миграцией чашки менее чем на 2 см в проксимальномедиальном или латеральном направлении и минимальным лизисом седалищной кости и фигуры слезы. Перипротезная грануляционно-фиброзная ткань при данной форме деструкции костной ткани вертлужной впадины показывает значительно более широкую прослойку вокруг ацетабулярного компонента эндопротеза. Перипротезная ткань имеет нежно-волокнистое строение, в которой можно отметить очаги кровоизлияния и некроза. Воспалительная инфильтрация имеет более диффузный характер распространения с умеренной лимфогистиоцитарной и умеренной гигантоклеточной инфильтрацией (рисунок 6 А). Продукты износа трения компонента эндопротеза также наблюдаются более диффузно и по размеру составляют субмикрочастицы размером от 1 до 10 мкм (рисунок 6 Б).
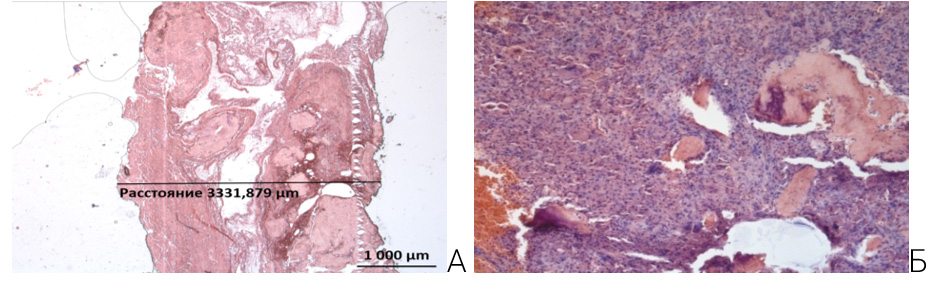
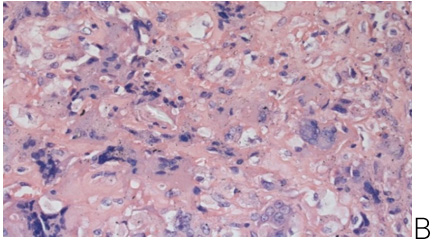
А – умеренно широкий слой фибробластической ткани нежно-волокнистого строения с кровоизлиянием и некробиозом шириной 3,33 мм. Окраска Г&Э.
ув. × 25. Б – гигантоклеточная воспалительная инфильтрация. Окраска Г&Э. ув. × 100. В – субмикроскопические частицы продуктов износа эндопротеза. Окраска Г&Э. ув. × 400
Рисунок6 – Перипротезная грануляционно-фиброзная ткань при случае с типом II по Paprosky. Пациентка С., 79 лет
Тип III по Paprosky характеризуется миграцией более 3 см проксимально, остеолизом седалищной кости и интактной линией Kohler. Морфометрические исследования показывают наличие самой широкой перипротезной грануляционно-фиброзной ткани при типе III по Paprosky, что совпадает с остеолитической зоной при радиологических исследованиях. Данная перипротезная ткань микроскопически представлена грануляционнотканным строением с диффузной выраженной лимфогистиоцитарной и выраженной гигантоклеточной инфильтрацией (рисунок 7 А). В ней отмечается диффузная выраженная макрофагально-гистиоцитарная инфильтрация с большим количеством гигантоклеточных элементов. Также в перипротезной ткани типа III по Paprosky отмечается выраженное распространенное скопление продуктов износа компонента эндопротеза.
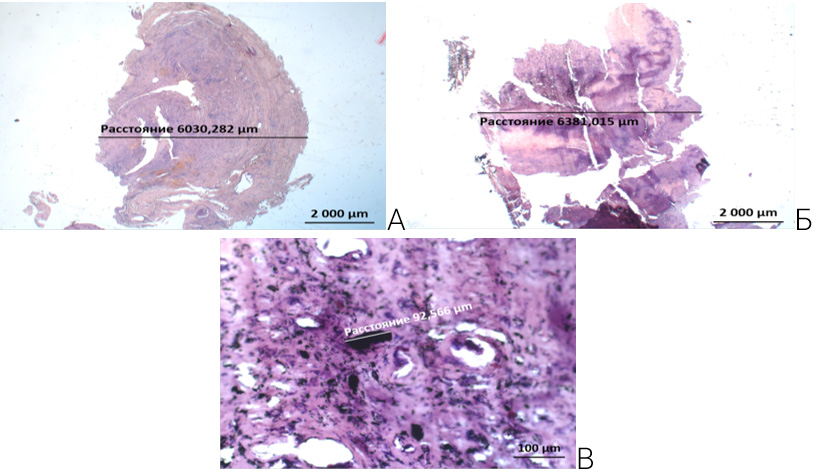
А – Перипротезная ткань шириной 6,03 мм. Пациентка Я., 71 лет. Окраска Г&Э. ув. × 12,5. Б – Перипротезная ткань шириной 6,38 мм. Пациентка Р., 63 лет. Окраска Г&Э. ув. × 12,5. В – Микрочастицы продуктов износа эндопротеза размером до 92,5 мкм. Окраска Г&Э. ув. × 200.
Рисунок 7 – Широкая перипротезная ткань грануляционнотканного строения при случае с типом III по Paprosky
Частицы продуктов износа имеют различные размеры с множественными большими микрочастицами (рисунок 7 Б). Продукты износа эндопротеза располагаются интрацеллюлярно и экстрацеллюлярно в весьма рыхлой строме.
Таким образом, при исследовании перипротезных тканей, взятых во время операций ревизионногоэндопротезирования тазобедренных суставов, проводимых в связи с асептической нестабильностью эндопротеза, во всех случаях имел место хронический продуктивный асептический воспалительный процесс.
При гистологическом исследовании ревизионного материала перипротезной костной ткани контактирующей с эндопротезом в области ацетабулярного компонента эндопротеза выявляется разной степени выраженности остеолизис. Рентгенологически, в случаях с выраженной нестабильностью ацетабулярного компонента эндопротеза, отмечается широкая зона радиолюцентной костной резорбции. Данная зона морфологически характеризуется наличием широкой грануляционно-фиброзной ткани между металлоконструкцией и костью.
При этом динамика формирования грануляционно-фиброзной ткани, а также скорость декомпактизации вокруг ацетабулярного компонента эндопротеза у разных пациентов осуществлялась по-разному. Однако, толщина и зрелость фибробластической ткани, отграничивающей имплантат от кости, а также степень выраженности продуктивной воспалительной реакции на инородную металлоконструкцию имеют прямую зависимость от выраженности и давности расшатывания нестабильного бедренного и ацетабулярного компонента металлоконструкции. В случаях с большей нестабильностью ацетабулярного компонента металлоконструкции гистологически наблюдается более выраженная декомпактизация кортикальной пластинки.
Учитывая степень созревания фибробластической ткани и характер лимфогистиоцитарной инфильтрации в новообразованной перипротезной грануляционно-фиброзной ткани нами выделены три группы перипротезной тканевой реакции: грануляционнотканное строение с диффузной выраженной лимфогистиоцитарной и выраженной гигантоклеточной инфильтрацией; нежно-волокнистое строение с диффузной умеренной лимфогистиоцитарной и умеренной гигантоклеточной инфильтрацией; грубоволокнистое строение с гиалинозом стромы, с очаговой умеренной лимфогистиоцитарной и слабой гигантоклеточной инфильтрацией.
При сопоставлении клинико-радио-морфологических данных нами установлено, что толщина, зрелость и характер перипротезной грануляционно-фиброзной ткани вокруг ацетабулярного компонента коррелируют с выраженностью остеолизиса вертлужной впадины и нестабильности металлоконструкции.
В перипротезной ткани, в большинстве случаев, имеет место накопление частиц износа, что сопровождалось повышением плотности макрофагов. Остеолиз является основным фактором, приводящим к нестабильности эндопротеза. В свою очередь, основным фактором, приводящим к остеолизу является формирование продуктов износа компонентов имплантов, в том числе и полиэтилена.
Размер частиц износа в перипротезной ткани варьировал от менее 1 мкм до более 100 мкм. Морфометрически в зависимости от размера частицы износа мы их разделили на три группы: наночастицы (размером менее 1 мкм), субмикрочастицы (размером от 1 до 10 мкм) и микрочастицы (размером от 11 мкм и более).
Проведенные гистологические исследования показывают, что накопление частиц износа и остеолиз, возникающие в зоне комплекса «кость-металл», являются причинами, приводящими к асептической нестабильности эндопротеза. Асептическое продуктивное воспаление, возникающее вокруг частиц износа эндопротеза форсируетостеолитический процесс. Гистологические исследования показывают, что выраженность продуктивного воспаления и остеолизнаходяться в прямой зависимости не только от выраженности продуктов износа, но и от их размера.
Сопоставления гистологических и морфометрических исследований с клинико-радиологическими данными указывают на прямые корреляции между ними. Толщина и строение фибробластической ткани, характер воспаления, и количество и размер продуктов износа припротезной ткани определяют выраженность гистологического остеолизаперипротезной костной ткани. В свою очередь, гистологически доказанная деструкция костной ткани коррелирует с рентгенологической выраженностью перипротезнойрадиолюцентной зоны костной резорбции и с клиническими признаками нестабильности.
Следовательно, для определения параметров количественного и качественного изменения в костных структурах и мягких тканях перипротезнойобласти вертлужной впадины необходимы гистологические, морфометрические, и также иммуногистохимические исследования.
Полученные факты показывают необходимость учитывать морфологические изменения тканей вокруг замещаемых имплантатов с целью разработки оптимальной схемы выполнения ревизионных операций и определения сроков начала реабилитационных мероприятий для распределения пациентов по функциональным классам.
Заключение
В результате гистологических исследований выявлены определенные патоморфологические изменения удаленных тканей из дефектов костных структур вертлужной впадины и канала бедра вокруг замещаемых имплантатов. Проведенные исследования показывают, что металлоз и остеолиз, возникающие в зоне комплекса «кость-металл», являются причинами, приводящими к асептической нестабильности эндопротеза. Асептическое продуктивное воспаление, возникающее вокруг частиц износа эндопротеза форсируетостеолитический процесс. Степень выраженности продуктивной воспалительной реакции на инородную металлоконструкцию имеют прямую зависимость от выраженности и давности расшатывания нестабильного бедренного и ацетабулярного компонента металлоконструкции. В случаях с большей нестабильностью ацетабулярного компонента металлоконструкции гистологически наблюдается более выраженная декомпактизация кортикальной пластинки.
При гистологическом исследовании перипротезной ткани, учитывая степень созревания фибробластической ткани и характер лимфогистиоцитарной инфильтрации нами выделены три группыперипротезной тканевой реакции: грануляционно-тканное строение с диффузной выраженной инфильтрацией; нежно-волокнистое строение с диффузной умеренной инфильтрацией; грубо-волокнистое строение с гиалинозом стромы и слабой инфильтрацией. Сравнительный клинико-радио-морфологический анализ случаев показывает, что выраженность продуктивного воспаления и остеолиз находятся в прямой зависимости от степени нестабильности эндопротеза. Толщина и строение фибробластической ткани, характер воспаления, количество и размер продуктов износа перипротезной ткани определяют выраженность гистологического остеолиза и декомпактизацииперипротезной костной ткани. В свою очередь, деструкция костной ткани коррелирует с радиологической выраженностью перипротезнойрадиолюцентной зоны костной резорбции и с клиническими признаками нестабильности. Следовательно, целесообразно учитывать морфологические изменения тканей вокруг первичных имплантатов для разработки оптимальной схемы выполнения ревизионных операций, а также для определения сроков начала реабилитационных мероприятий и распределения пациентов по функциональным классам.
Литература
- Michael R. Adverse Local Tissue Reaction Associated With a Modular Hip Hemiarthroplasty / Michael R. Whitehouse, Makoto Endo, Bassam A. Masri // ClinOrthopRelat Res (2013) 471:4082–4086.
- Youn-Soo Park. Early Osteolysis Following Second-Generation Metal-on-Metal Hip Replacement / Youn-Soo Park, Young-Wan Moon, Seung-Jae Lim, et al. // The journal of bone & joint surgery, vol 87-a, № 7, 2005, –P.1515-1521.
- Eual A. Phillips. Histological characterization of periprosthetic tissue responses for metal-on-metal hip replacement / Eual A. Phillips, Gregg R. Klein, Harold E. Cates, et al // J Long Term Eff Med Implants. 2014; 24(1): 13–23.
- Benjamin F. Ricciardi, Histopathological characterization of corrosion product associated adverse local tissue reaction in hip implants: a study of 285 cases / Benjamin F. Ricciardi, Allina A. Nocon, Seth A. Jerabek, et al. // BMC Clinical Pathology2016:3 –P.1-17.
- Giorgio Perino. Implant based differences in adverse local tissue reaction in failed total hip arthroplasties: a morphological and immunohistochemical study / Giorgio Perino, Benjamin F Ricciardi, Seth A Jerabek, et al. // BMC Clinical Pathology2014:39 –P. 1-16.
Пашкевич Л.А., заведующая лабораторией клинической морфологии, доктор медицинских наук, профессор.
E-mail: pashkevichla@mail.ru
Контактный телефон:+375296789583
